リウマチ・膠原病センターの古屋です。
この10月から株式会社ミトリカさんの電子聴診器「JPES-01」を導入しました。
このJPES-01は心音だけでなく、呼吸音、腸音など様々な音を録音でき、さらに心音図なども作成できるすぐれものです!


かねてより患者さんの身体所見を正確に評価し、異常の早期発見につながるツールを探していましたが、今回その一つとして電子聴診器を導入しました。
基本の身体診察はもちろんの事、それを補強するための様々なツールを駆使し「令和の訪問診療医」を目指していきます!
2022年9月22日に「第5回 Houyukai Link Lecture」を開催しました。
今回は鳳優会感染対策委員長 添田聖子先生にお願いしました!
今回のテーマは。。
「COPDの在宅診療」
コロナの第7波のため、延期になっていた第5回 Houyukai Link Lectureが開催されました。今回は呼吸器センターの添田先生にお話しをしていただきました。
COPDの在宅医療と題して、吸入薬の種類や使い方、実際の練習用キットを用いた吸入体験など行いました。在宅酸素の知識も含めとても勉強になりました。



今回の要点
今回は、医師、看護師、栄養士、アシスタントのみなさんにお話をしました。
当院では、アシスタントの中に栄養士がおり、呼吸器ケアリハ学会に入会して呼吸器指導士を目指して頑張っています!これからも、スタッフの皆さんが呼吸器のスキルを磨いていけるように一緒に勉強していきたいと思います。
荏原ホームケアクリニックでは各センター間や医師・アシスタント間の垣根を越えて、ともに成長し、良質な医療者を輩出するための取り組みをしています。その一つの取り組みとしてのHouyukai Link Lectureも2ヶ月に1回定期的に開催していく予定です。まだまだ新型コロナウイルスの流行は終息の兆しが見られませんが、学びを止めることなく日々研鑽を積んでいきたいと思います。
今後もスタッフ一同高いモチベーションを持ち頑張っていきます!
エコー検査の様子。
痛みはあるものの大きな問題が起きているわけではなく安心しました。
「熱い中ありがとうございます」と冷たい飲み物を用意していてくださる優しい患者様とご家族様です。
※写真撮影も快く了承してくださりました。
「暑い中、訪問してくれてありがとう」といただいた飲み物たちです。
たくさんいただいたので、残りは別の日にいただきます。

この日はとても暑かったのと、
古屋先生が全身筋肉痛で階段や坂をのぼるのも一苦労でしたが、
患者様の優しさで1日を乗り切ることができました。
ありがとうございました。
最短の梅雨期間が明けた6月27日(月)より
リウマチ・膠原病センターの古屋です。
2022年6月15-17日に昭和大学医学部3年生が当院へ地域医療実習にいらっしゃいました。今回は医科、歯科のみの同行となりましたが、大学病院と在宅医療の違いを肌に感じていただけたのではと思います。
最終日は実習で勉強できたことを発表していただきました。在宅医療の多職種連携の重要性、大学病院との違いなどなど、とても良い目線で見学ができていました。
また5年生の学部連携実習でお待ちしています!
毎回思う事ですが、今の学生さんはとてもよく勉強されていて脱帽です。自分が学生の頃のことを考えるとお恥ずかしい限りです、、、
こちらも若い先生たちに負けないように日々レベルアップを目指します!





荏原ホームケアクリニックでは良質な医療者の輩出を目指し、学生・研修医教育、人材育成にも力を入れています。これからもモチベーションを高く持ち、日々の診療にあたっていきます。
※本ブログを執筆した古屋医師は2021年4月~2025年3月まで鳳優会に在籍
荏原ホームケアクリニック リウマチ・膠原病センターの古屋です。
前回「頸部の診方」についてお話させていただきましたが、今回は「胸部の触診」についてお話しようと思います。胸部の触診は主に心臓の状態を評価するために行うものです。個人的には、手技も評価方法も心臓の聴診と比較すると簡単なので必ず診るようにしています。今回胸部の触診の考え方について解剖学的、生理学的な情報を踏まえて考えてみようと思います。
まず心臓と周囲の解剖について確認です。胸部の触診の意義は色々言われておりますが、個人的には「心臓の状態をイメージする」ことにあると思うので、解剖学的な心臓の位置や構造を知ることが重要です。
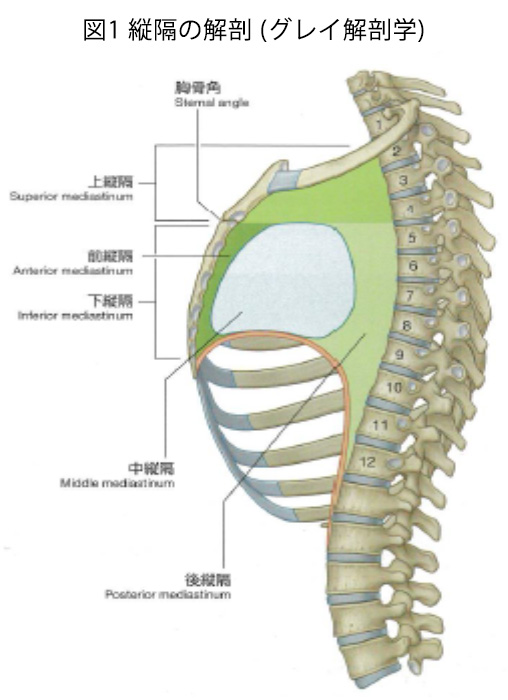
心臓は縦隔という左右の胸膜腔を隔てる中央部の幅広い領域に位置しており、さらには縦隔の中でも中縦隔に位置しています。(図1) 中縦隔は図1の水色の部分になりますが、図のように胸骨角をメルクマールにして、胸骨角と第4,5胸椎椎間板を通る横断面より上を上縦隔とし、ここには大血管が位置しています。また横断面より下を下縦隔とし、ここに心臓が位置しています。下縦隔はさらに前縦隔(心臓の前)、中縦隔、後縦隔(心臓の後ろ)に分けられ、心臓は中縦隔にあります。つまりは胸骨角より上の触診は大血管の触診(胸部大動脈瘤などで異常を触知することがあります)、下が心臓の触診という事になります。
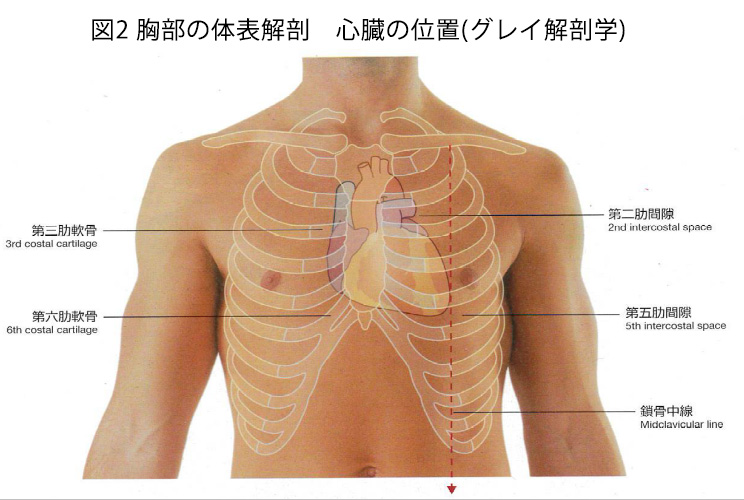
心臓の位置は、体の正面から見たときに図2のようになります。心臓の輪郭は体表の指標により知ることができます。
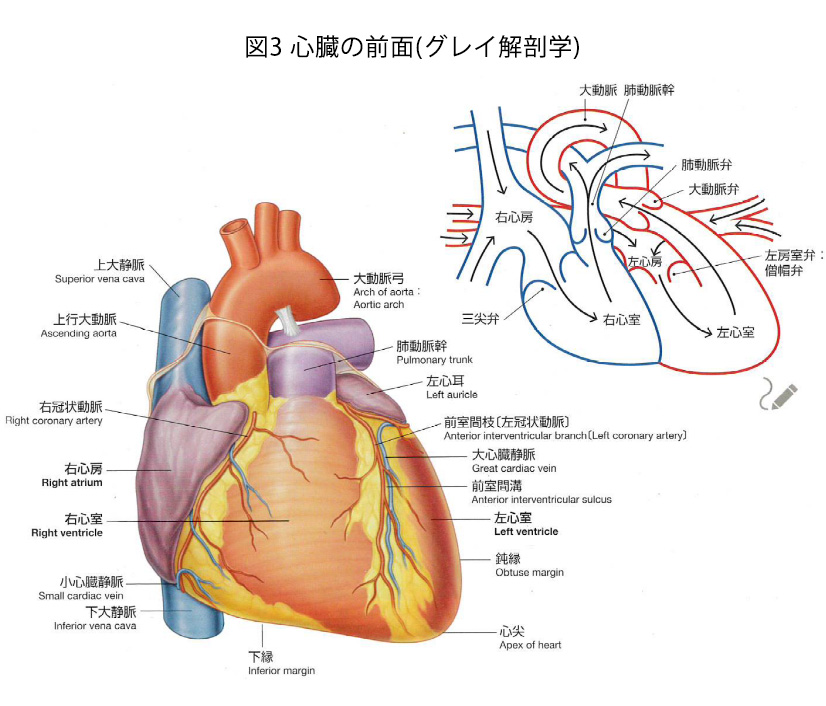
心臓は正面から見ると図3のようになっており、前面の大部分は右心室からなります。
また心臓の右側の境界は右心房、左側は左心室の一部と心尖部に該当しています。
この位置的なイメージを持ち、さらに右室、左室のコンプライアンスの違いを考えながら触診することが重要です。
心尖拍動は最も左外側で触知する心臓の拍動であり、一般的には左室心尖部の収縮を反映していると言われます。心尖拍動の診察により左室拡大、左室肥大の有無などが分かります。
まず視診を行います。やせ型であれば心尖拍動が観察できることがありますが、確認できないことも多いと思います。見えればラッキーですね。一応、胸壁に対して接線方向からライトを当てると確認しやすくなります。
次に触診を行います。まず体位に関してですが、色々なやり方が教科書には書かれていますが、私は仰臥位と左側臥位で触診するようにしています。仰臥位では前胸部全体の拍動を把握し、左側臥位では心尖拍動の直径を確認します。触診するタイミングに関しては、平静呼気もしくは強制呼出後に触診します。呼気時に胸郭が下がり、最も心臓に近づくため触診しやすくなることがその理由です。
心尖拍動の性状に関して、正常では触知する時間が非常に短くtappingと形容される触れ方をします。「ピタッとあたり、すぐ引っ込む感じ」です。「べたりと長くあたる」場合は下記に記載の通り異常です。このtappingを触知するために指先を使って触診します。私は普段、まず胸壁に手掌全体を当てるようにして心尖拍動の大まかな位置を確認した後に第2-3指を用いて詳細な所見を確認するようにしています。
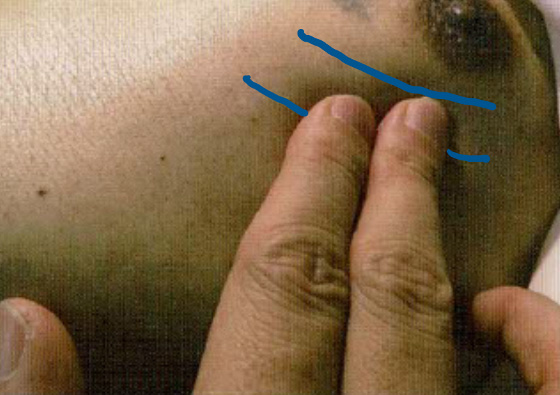
次に第2-3指の触れ方についてです。肋間に指腹を入れるようにして触診する必要があるので、肋間を意識して左図のように触診するようにします。その際確認することは下の通りです。
① 心尖拍動の最強点の位置
② 心尖拍動の触知する大きさ
心尖拍動の正常の位置は、上の図2の通りで観察する体位にもよりますが鎖骨中線上、第5肋間のあたりになります。ただし、これは仰臥位の場合であり、左側臥位の場合は外側に1-2cm程度変位することに注意です。
ちなみに小児や若年成人の場合は拍動の触知はされることも多いのですが、40歳以降の場合は仰臥位で触知する可能性は低くなります。(20-30%程度)左側臥位では半分くらいという印象です。自分の心尖拍動も仰臥位では触知できませんが、左側臥位では触知できました。
ここで、心尖拍動は本当に心臓の心尖部に相当するのかという疑問がありますが、そうではないようです。解剖学的に心尖部は少し奥まったところにあり、胸壁には接していません。実際は触知される心尖部はレントゲンで同定される心尖部の上内側に位置しています。(心音不思議探検 著 坂本二哉先生)ただし、心尖拍動の最強点を用いて様々なエビデンスが存在しており、解剖学的な背景を知りつつであれば心尖部の拍動=心尖拍動という考え方で診察をすすめて良いような気がします。
心尖拍動の最強点をPMI(point of maximal impulse)といい、その正常な位置は上記の通りです。PMIが仰臥位で鎖骨中線を超えて外側で認められる場合は、左室拡大が存在しています。さらには心機能の低下(EF低下)の可能性もあり、まさに心不全の所見と言えます。
また心尖拍動を触知する範囲に関して、まず患者さんの体位を左半側臥位にします。患者さんを臥位にして背中の下に自分の膝を入れこむ形にすると診察しやすいです。拍動は正常であれば1肋間以上にわたり触知されることはありません。2肋間以上にわたり触知される場合は異常ととらえます。心尖拍動の直径が4cm以上の場合は左室拡張末期容積の増加と相関します(LR+4.7)。心尖拍動が外側で触知されるのと一緒に心不全の所見として使えます。また、3cm以上でも左室拡大の指標となるという文献もあります。(Ann Intern Med.1983;99:628-630.)在宅医療では異常の早期発見が重要であり、異常の判断の閾値は低い方が良いと思っています。ですので、私は3cm以上を使っています。ちなみに「触知される範囲が3cm以上」という事に関して、聴診器のベル型の直径が3cmになっているので、それを使うと判断が容易です。海外の教科書を見てみると、コインを指標にしていることが多いようですが、実際診察の途中に硬貨を出して体に当ててみるっていうのは多少面倒ですね。。私はいつもベル型を使っています。ちなみにダイアフラムは4cmくらいです。
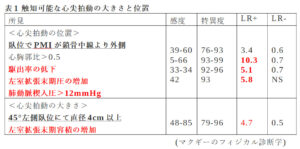
ここまで心尖拍動の最強点の位置と触知する範囲について考えてきました。ここでは、さらに触知する持続時間についても触れておきます。正常の心尖拍動の触れ方は非常に短く瞬間的であり「tapping」であるとお話しました。この拍動の持続時間が収縮期全体にわたり長く触知される場合、抬起性心尖拍動(たいきせいしんせんはくどう)と言います。これは左室肥大の際に認められます。表現するとすれば心尖拍動が「べたりと長くあたる」ような感じですね。
抬起性心尖拍動が認められる病態として高血圧、肥大型心筋症、大動脈弁狭窄症などによる求心性心肥大があります。この心肥大の場合には左室は拡大しないため、拍動の位置の外側偏位は目立たないことが多いです。また、左室肥大では左室のコンプライアンスが低下しているため、左房が拡張末期に勢い良く収縮することにより、左室が急激に拡大します。この急激な血液の流入による左室壁の伸展を心房収縮波(A波)として触れることがあります。これにより抬起性心尖拍動+心房収縮波として心尖拍動は二峰性になります。(図4)心房収縮波はⅣ音と同様の現象を見ており、Ⅳ音を触れていると考えます。
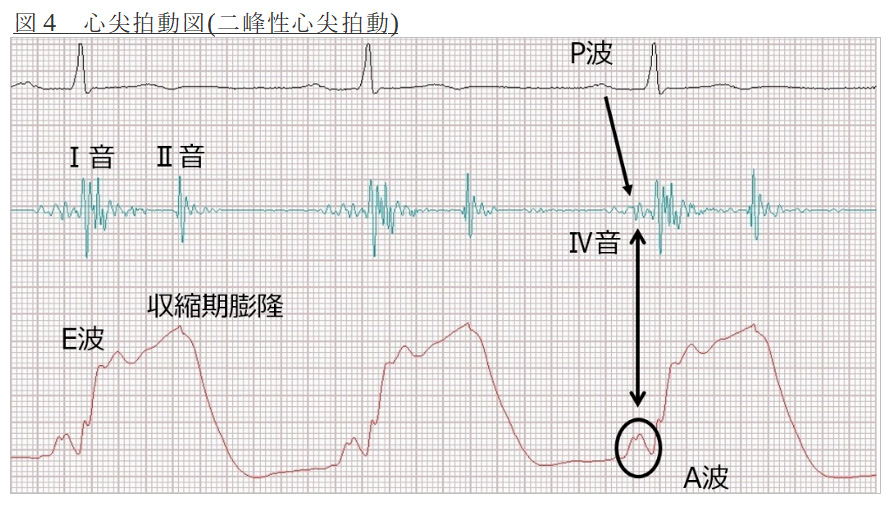
PMIが心窩部に触知された場合、慢性閉塞性肺疾患、特に肺気腫を考えます。肺気腫は肺が過膨張する疾患であり、過膨張した肺に挟まれると心臓は滴状心となります。(図5)それにより心尖拍動を心窩部に触知するようになります。慢性閉塞性肺疾患に対する剣状突起下の心尖拍動の触知はLR+7.4とされています。
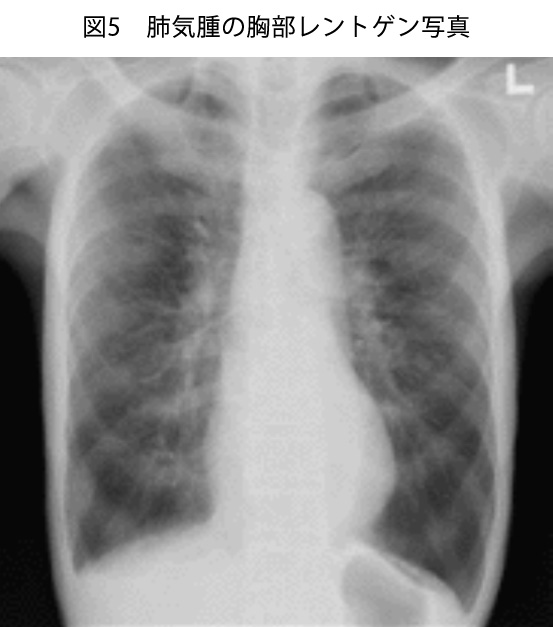
ここで少し肺気腫について補足しておきます。
肺気腫はご存じの通り喫煙により肺胞構造が破壊され、肺が過膨張を来し、そのあおりを受けて気管支が閉塞ないし狭窄する疾患です。喫煙に関しては、20pack-years(1日に吸うタバコの箱数×喫煙年数)以上がリスクと言われており、40pack-years以上の場合はまず間違いなく肺気腫があると考え診療に当たります。身体所見については、肺気腫を疑う所見として様々なものが言われています。(表2)しかし、肺気腫を身体診察で診断するのは正直不可能です。重症の肺気腫であれば可能かもしれませんが、軽症から中等症の肺気腫は身体所見で判断するのは、よほどの診察の達人でなければ厳しいと思います。さらに、表にも示していますが、肺気腫において感度が高い所見というものはないので、「なくて当たり前、あればラッキー」という考え方で診察します。
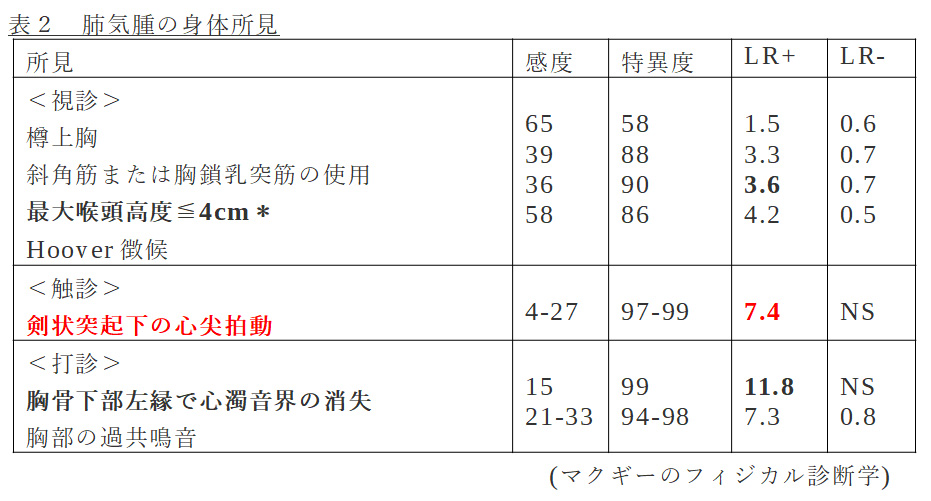
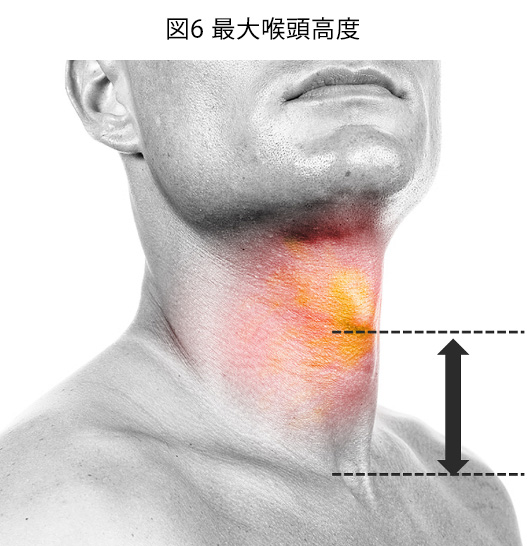
*最大喉頭高度とは呼気終末での甲状軟骨頂部から胸骨上切痕までの距離の事です。正常であれば3-4横指ですが、肺気腫の場合は肺の過膨張により気管が下方へ牽引されるのと、胸骨と鎖骨の位置が上方にあるため見かけ上短くなり1-2横指となります。(short tracheaとも言います)
私は普段、「最大喉頭高度≦4cm」、「剣状突起下の心尖拍動」、「胸骨下部左縁で心濁音界の消失」を肺気腫の(が疑われる)患者さんでは必ず確認するようにしています。陽性尤度比の高い所見という事もありますが、経験的にこれらの所見はある程度進行した肺気腫の患者さんで認められることが多い所見で、これがあった場合、特にCO2ナルコーシスのリスクが高いと考えているからです。訪問診療では血液ガス分析もなかなかできないため、所見である程度のリスクの評価をしています。
少し胸壁の拍動から話がずれてしまいましたので戻します。次は右室拍動についてです。
前回お話しましたが、一般的に静脈系の血管は動脈と比較して伸展性が8倍程度高く静脈のコンプライアンスは動脈の約24倍(8×3)となります。この24倍のコンプライアンスがあるおかげで体循環が簡単には破綻しないようになっているわけでした。また、右室に関していえば、右室は伸展性が高く容量負荷には強くできています。静脈系には全身の血液の60%が分布することを考えると、静脈還流が増加したときにある程度の容量負荷に耐えられなければならないので理解しやすいです。一方で壁が薄いので圧負荷にはめっぽう弱くできています。例えば肺血栓塞栓症を発症した場合、急激に上昇した肺動脈圧に対応できず、右室は十分な拍出を行うことができなくなります。その結果、血圧低下やショックの状態となります。右室と左室は心膜と心室中隔を共有するため左室の肥大が右室の血行動態に影響する事をベルンハイム効果と言いました。そして、それは逆もまたしかりです。右室の拡大時や右室への圧負荷時に中隔の左室偏位や心外膜による圧迫が強まり左室の形態が変化、十分な拍出を保てなくなります。一方で肺血栓塞栓症のように急激に後負荷が上昇せず、徐々に後負荷が増えていくような場合は少し病態が異なります。肺高血圧症がその代表格ですが、徐々に後負荷が上昇した場合、初期は右室が肥大することによって代償するものの、次第に収縮力が低下、それを補うために右室拡張末期容積を大きくすることで (右室を拡大させて) 収縮力を保とうとします。
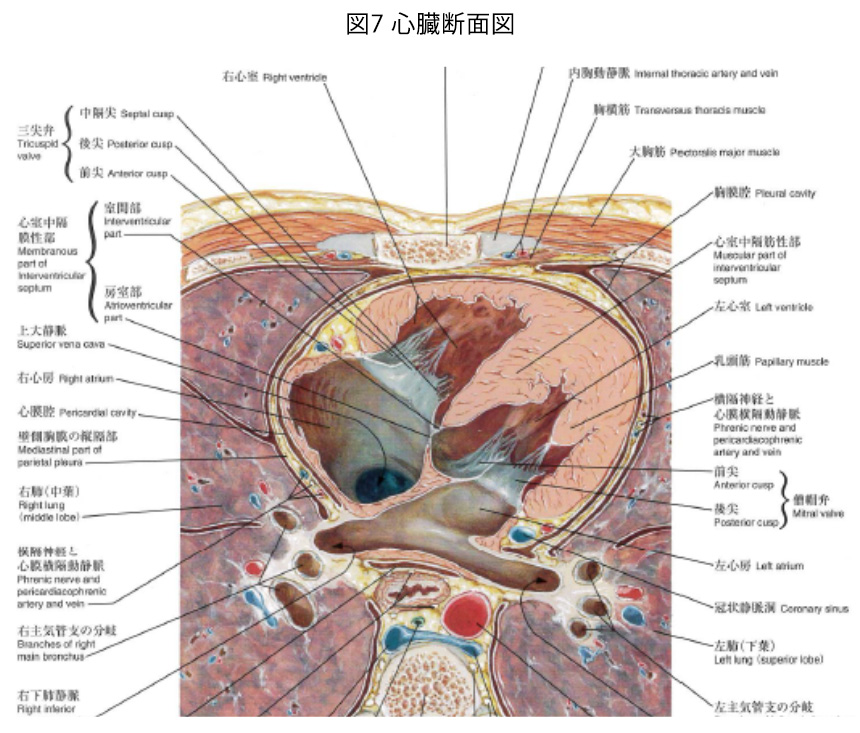
前置きが長くなりましたが、この拡大した右室を体表面から触れることができます。これを右室拍動(傍胸骨拍動)と言います。解剖学的に心臓の前面(前胸壁に接する部分)は大部分が右室であるとお話しましたが(図7)、正常では右室は胸壁と一部しか触れておらず、その拍動は胸壁上で触知されることはありません。しかし、上記の病態のように右室が拡大すると、胸壁と接する部分が上方に拡大し、接する面積が大きくなるので触れるようになってきます。傍胸骨左縁下方の拍動(右室拍動)を触知できる場合は最大右室圧50mmHg(LR+3.6)と言われています(正常では30mmHg以下)。ちなみに右室拍動は負荷のタイプにより(容量負荷と圧負荷)触れ方が異なると言われていて、本当に身体診察は奥が深いなあと思います。
<右室拍動の触診方法>
心尖拍動の触診は「点」でとらえるため指先を使って触診しましたが、右室拍動は「面」でとらえるため手掌を使って触診します。胸骨左縁に手掌の近位部を置き、手首を背屈します。呼気時に胸郭から押し上げられる感覚があれば右室拍動陽性と判断します。ここで、手首を背屈するのはなぜかというと、胸壁からの押し上げがあった場合視覚的に拍動が認識できる(拍動に合わせて手が動きます)ためです。
右室拍動を触知した場合は肺高血圧症の病態があると考えます。私は膠原病内科なので、抗核抗体陽性、Raynaud現象があるような患者さんでは必ず右室拍動を1度は確認するようにしています。触れたら循環器内科に相談ですね。
以上、心尖拍動と右室拍動についてお話しましたが、これらの所見は初めにもお伝えした通り、心臓の聴診と比較して手技も評価法も簡便でかつ、有益な情報が隠れています。しかし、ただ触診して所見のありなしで終わってしまっては、あまり意味がありません。「胸に手を当てて心臓の状態をイメージする」ことで患者さんの循環動態を推定し、他に得られた身体所見の臨床的な意味の裏付けをすることが重要です(JVP上昇、浮腫など)。
<今回のまとめ>
今回は胸部の触診について考えてみました。患者さんの循環動態を把握する上で、視診や触診は重要であり、さらには聴診よりも評価が簡単です。得られる情報も多いので日々訓練をしながらマスターしていきたいですね。身体診察はやればやるほど奥が深いです。。
循環器Physical Examination講習会、来年こそは行きたいなあと思う今日この頃です。
次回は胸部の打診について考えてみようと思います。
<参考図書>
・ガイトン生理学 原著第13版
・トートラ人体の構造と機能 第4版
・グレイ解剖学 原著第4版
・マクギーのフィジカル診断学 原著第4版
・サパイラ 身体診察のアートとサイエンス 原著第4版
・循環器Physical Examination 診断力に差がつく身体診察!
・心疾患の視診・触診・聴診
・身体所見のメカニズム-A to Zハンドブック
・心音ふしぎ探検
2022年5月26日に「第4回 Houyukai Link Lecture」を開催しました。
今回は鳳優会理事長 藤元流八郎先生にお願いしました!
今回のテーマは。。
「在宅医療スタッフのためのALSの理解」
今回は満を持して鳳優会理事長である脳神経内科センター藤元流八郎先生の出陣です!
医師として一人の人間としてALSという病気・患者さんと真正面から向き合ってきた先生のレクチャー、とても勉強になりました。


今回の要点
荏原ホームケアクリニックでは各センター間や医師・アシスタント間の垣根を越えて、ともに成長し、良質な医療者を輩出するための取り組みをしています。その一つの取り組みとしてのHouyukai Link Lectureも2ヶ月に1回定期的に開催していく予定です。
今後もスタッフ一同高いモチベーションを持ち頑張っていきます!
2022年3月24日に「第3回 Houyukai Link Lecture」を開催しました。
今回は緩和ケアセンターの川口院長にお願いしました!
今回のテーマは。。
「緩和治療 第1弾 痛みと戦う! 緩和ケア医の思考過程~基本編~」
我らが緩和ケアセンター長川口豊先生に緩和ケア治療の考え方の基本のお話をしていただきました。疼痛コントロールに使う薬剤について、内服薬から座薬、点滴まで臨床に則したとても実践的なお話しでとても勉強になりました。
次回以降で腫瘍別の緩和医療の話、川口先生の特製の軟膏レシピなど、今後お話しいただけるようで第2弾、第3弾と今から楽しみです!



今回の要点
荏原ホームケアクリニックでは各センター間や医師・アシスタント間の垣根を越えて、ともに成長し、良質な医療者を輩出するための取り組みをしています。その一つの取り組みとしてのHouyukai Link Lectureも2ヶ月に1回定期的に開催していく予定です。
今後もスタッフ一同高いモチベーションを持ち頑張っていきます!
リウマチ・膠原病センターの古屋です。
2022年4月13日に昭和大学医学部3年生の講義をしてきました。
昭和大学退職後もリウマチ・膠原病内科兼任講師として籍を置いている関係で医学部の学生講義を担当させていただきました。今回の内容は「プロフェッショナリズム」。
リウマチ膠原病疾患は生涯にわたり治療を要することが多い疾患で、年代に応じた診療が必要です。前半で昭和大学・リウマチ膠原病内科の磯島先生が妊娠と膠原病について、後半で私が「関節リウマチと在宅医療」というテーマで話させていただきました。高齢化とは何か?関節炎があることで患者さんはどのようなことに困っており、そこに対してどのようにアプローチするのか?転倒のリスクと転倒回避をするにはどうするのか?在宅医療の実際のところを交えてお話をさせていただきました。学生さんからもとてもよい質問もあり、こちらも大変勉強になりました!


荏原ホームケアクリニックでは良質な医療者の輩出を目指し、学生・研修医教育、人材育成にも力を入れています。これからもモチベーションを高く持ち、日々の診療にあたっていきます。
荏原ホームケアクリニックは、教育関連施設として様々な実習・研修に協力させていただいております。
先月は、昭和大学医学部及び保健医療学部の学生の方々の実習のお受入れをさせていただきました。
患者さん・ご家族、地域の事業所のご協力も頂き、当会グループで日々十分な感染対策を講じたうえで行いました。
無事実習を終えた後、学生の方々からのお手紙をとてもありがたく受け取りました。
私たちも実習を通しての学びを今後に活かしていかなければと、思いを新たにしたところです。

※本ブログを執筆した古屋医師は2021年4月~2025年3月まで鳳優会に在籍
荏原ホームケアクリニック リウマチ・膠原病センターの古屋です。
前回「頸静脈の診方(前半)」についてお話させていただきましたが、今回は「頸静脈(後半)と頸動脈の診方」について考えてみます。前回JVPの上昇について、原理と考え方についてお話しましたが、頸静脈から分かる情報は他にもあります。また頸動脈の触診からもわかる事がありますので、そちらも合わせて考えていこうと思います。
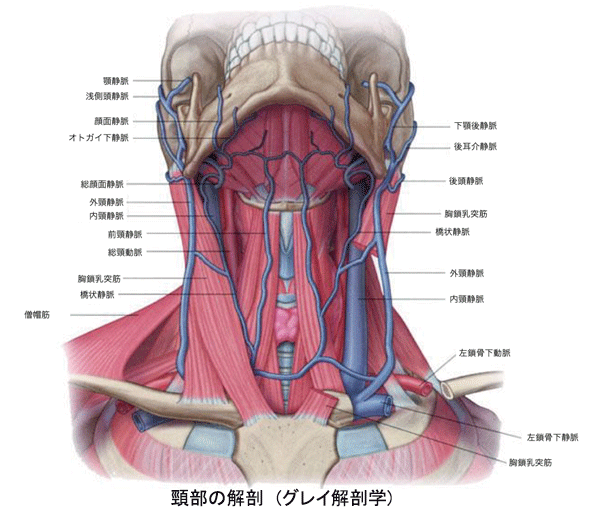
まず頚部血管の解剖について再度確認します。
頸静脈を観察しながら、腹部を圧迫したときに頸静脈圧が持続して上昇を認める場合を腹部頸静脈試験陽性とします。CVPが正常の場合も、腹部の圧迫により静脈還流量を一時的に増加させJVPの一過性の上昇を認める事もありますが、1、2回の心拍の後にすぐに正常に戻ります。圧迫している間15秒以上持続して上昇している場合を陽性ととります。もし陽性と判断された場合は左房圧の上昇(左房圧15mmHg以上:LR+8.0)と相関し、呼吸困難を訴える患者さんにおいては心不全の可能性が高くなります(LR+6.0)。さらには肺動脈楔入圧>15mmHgと相関する(LR+6.7)とも言われています。(マクギーのフィジカル診断学より)
心不全になると交感神経の活性化や抹消の浮腫により静脈が収縮し(伸展性が低下)、末梢血液量を減少させることにより、中心血液量を増加させようとします(volume central shiftと言われます。)。その結果抹消静脈には血液をためこむことができず中心静脈圧(CVP)が上昇します。しかし、静脈系の容量が少なければアッという間に循環が破綻してしまいます。
一般的に静脈系の血管は動脈と比較して伸展性が8倍程度高いと言われています。すなわち、同じサイズの動脈と静脈であれば、一定の圧の上昇に伴い静脈の方が8倍血液量が増加するということです。さらに、静脈系には全血液の約60%程度の血液が分布していて動脈と比較してその容量は3倍にもなると言われます。そのことから静脈のコンプライアンスは動脈の約24倍(8×3)となります。この24倍のコンプライアンスがあるおかげで体循環が簡単には破綻しないようになっているわけです。(ガイトン生理学)
ちなみに、肺循環に関しては肺静脈の伸展性は体循環の静脈とほぼ同じですが、肺動脈は体循環系の圧の約1/6で機能しており、肺動脈の伸展性は体循環動脈の6倍となります。肺高血圧症の患者さんのCTを見てみると皆さん大動脈と同じくらいの径に肺動脈が拡張しており納得です。
腹部の圧迫により静脈還流が増加します。心不全のように負荷のかかった患者さんでは、上述の通り抹消静脈の伸展性が低下しており、静脈還流が増加すると頸静脈圧が上昇します。さらに右心はその静脈還流量の増加に対応できず右心房・右心室の収縮期・拡張期血圧が上昇し、頸静脈に血液が逆流してしまいます。その結果腹部を圧迫している間持続して頸静脈圧が上昇するということです。ちなみに頸静脈圧の上昇の基準は「頸静脈拍動の最強点から胸骨角までの垂直距離が3cm以上」を使っています。詳細は第2回頸静脈の診察の回をご参照ください。ちなみにこの所見は1885年に肝頸静脈逆流(hepato jugular reflux)としてPasteur先生により報告されました。あくまでreflux(逆流)であり、reflex(反射)ではないことに注意です。
腹部頸静脈試験と同時に確認するものにKussmaul徴候があります。正常の場合、吸気時は胸腔内圧の低下に伴い右心系の圧も低下、頸静脈圧も低下します。しかし、心不全の状態では上記の理由により静脈還流の増加に対応できず頸静脈圧が上昇してしまいます。つまりは吸気時に頸静脈圧は低下し呼気時に上昇するのが正常ですが、心不全の際はその逆となり吸気時に頸静脈圧が上昇し呼気時に低下するようになることがあります。それをKussmaul徴候と言います。(図1) Kussmaul徴候は教科書的には収縮性心外膜炎に特徴的な所見として記載されていますが、実際は収縮性心外膜炎の少数にしか認められず、むしろ重症心不全や肺血栓塞栓症、右室梗塞の方が多いようです。
図1 Kussmaul徴候
腹部頸静脈試験もKussmaul徴候も、増加した静脈還流を右室が許容できない状態という認識が必要です。学生の時はKussmaul徴候=収縮性心外膜炎として単純暗記していましたが、実臨床で収縮性心外膜炎に遭遇する頻度は低く、むしろ救急外来に来た重症心不全の患者さんで初めて所見として確認したのを鮮明に覚えています。所見の意味を解剖・生理から理解し病態を考えることの重要性を改めて実感します。ちなみにKussmaul徴候は重症心不全患者の予後予測にも有用と言われています(1年以内の死亡率に関してLR+3.5)。
つまりはこれらの兆候は右心(特に右室)の悲鳴であると言えるでしょう。
通常a波は心房の収縮により認められる陽性波です(頸静脈の診察(前半)をご参照ください)。a波の増大は拡張期の右室への血液流入が障害により、右房の収縮が代償性に亢進した状態で認められます。肺高血圧症や肺動脈弁狭窄症により右室に圧負荷がかかり続けた結果、伸展性が低下すると、心房収縮が代償性に亢進しa波が増大します。
ちなみに詳細は次回の胸部の触診に譲りますが、右室は伸展性が高く容量負荷には強くできています。静脈系には全身の血液の60%が分布することを考えると、静脈還流が増加したときにある程度の容量負荷に耐えられなければならないので理解しやすいです。一方で壁が薄いので圧負荷にはめっぽう弱くできているので、肺高血圧症や肺動脈弁狭窄症などでは伸展性が低下するようになります。
ただし巨大a波は右心系の疾患だけでなく、左室肥大を呈する疾患でも認めることがあります。左室肥大でも生じる理由としては、右室と左室は心膜と心室中隔を共有するため左室の肥大が右室の血行動態に影響するからです(ベルンハイム効果)。そのため左室肥大を来す疾患である大動脈弁狭窄症や肥大型心筋症などでも巨大a波が認められます。
在宅では頸静脈と比較して頸動脈の触診から得られる情報は少ないかもしれません。しかし、在宅では検査ができないので、動脈硬化の有無、心疾患(特に弁膜症)の状態評価や経過を追う際には有用かと思います。
まず、頸動脈の触診は母指、第2、3指の指腹を使って行いますが、私は常に左母指を使って触診しています。いつも同じ指を使うことで、同じ感覚で経過を追う事ができるのがその理由です。ただし毎回触診していないと感覚を忘れてしまうので、患者さん全員の頸動脈を毎回ルーチンで触診するようにしています。検査のできない在宅診療では患者さんの状態の悪化を早期に発見するため、判断材料は多く持っておくことが重要です。
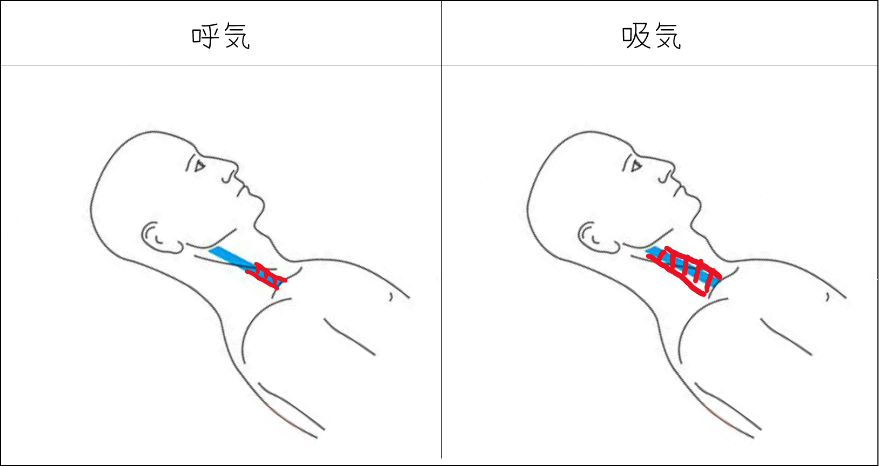
頸動脈の触診では何を意識して診察するのかというと、頸動脈拍動の立ち上がりの速さ(upstroke)と振幅(volume)です(図2)。upstrokeは左室の収縮性を反映し、volumeは動脈への拍出量を反映しています。正常の場合は自分の頸動脈を触れてみれば分かりますが、収縮早期に一瞬ピタッと触れ、すぐに減衰します。自分の頸動脈を何度も触れて、正常の触れ方を指の感覚で覚えるようにします。対して高齢者の場合は動脈硬化により血管の弾性が低下するので、脈波伝達速度が増大します。それにより抹消動脈からの反射波は収縮後期に到達しtidal waveの方が高くなります。結果、upstrokeは正常ですが(図3)、若年者よりも少し長く厚く触れるようになります。
図2 正常の頸動脈波形(若年)
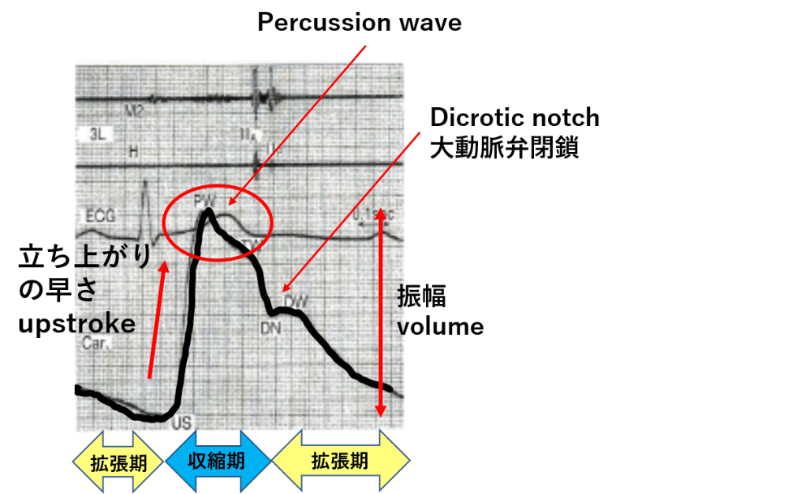
図3 正常の頸動脈波形(高齢)
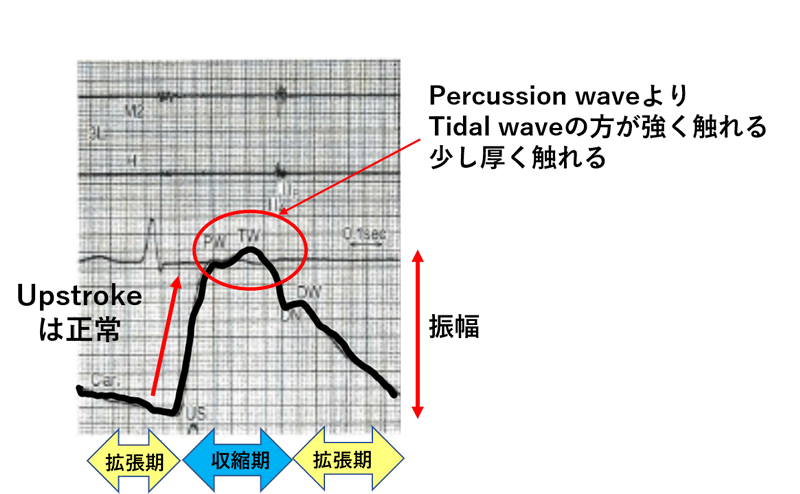
異常な所見として、大動脈弁狭窄症(AS)の際に触れる遅脈・小脈、大動脈弁閉鎖不全症(AR)の速脈・大脈が有名です。ASでは左室から駆出された血液が頸動脈へ流れ込んでくるのに時間がかかるためupstrokeが遅くなり、volumeも小さくなります。対して、ARでは大動脈弁からの逆流により左室の容量負荷が増加し左室の収縮能が亢進、その結果としてupstrokeは早くなり、収縮により押し出される血液量も多くなることからvolumeも大きくなります。ただし、言うは易しでこの感覚をつかむにはかなり鍛錬が必要です。それもあり、日々ルーチンで頸動脈の触診を行うようにしています。
ちなみに健常者では頸動脈拍動はⅠ音の近くで触知されますが大動脈弁狭窄症の狭窄が強くなるほどⅡ音に近づくと知られています。遅脈の重症大動脈弁狭窄症における感度は31-90%、特異度68-93%、LR+3.7と報告されています。小脈に関しても中等度~重度大動脈弁狭窄症の診断に関して感度74-80%、特異度65-67%とされています。心音のみでは判断が難しい場合も触診を組み合わせれば診断に一歩近づく可能性があります。
今回の事とはあまり関係はありませんが、圧脈波伝播についてです。
心臓から大動脈に血液が駆出されると大動脈近位部の圧上昇、壁の伸展が起こります。その伸展による波面は抹消へと伝わっていきますが、それを圧脈波伝播と言います。圧脈波伝播の速度は大動脈で3-5m/秒、太い動脈分岐で7-10m/秒、小動脈で15-35m/秒と言われます。心音が聞こえてすぐに抹消の動脈拍動を触知できるのは圧脈波がすごいスピードで進むからですね。ちなみに圧脈波は徐々に減衰し、毛細血管レベルになるとなくなります。
今回は頸静脈の診方(後半)と頸動脈の触診について考えてみました。患者さんの循環動態を把握する上で、視診や触診は重要であり、さらには聴診よりも評価が簡単です。得られる情報も多いので日々訓練をしながらマスターしていきたいですね。
改めて、診察はやればやるほど奥が深いです。。
次回は胸部の触診について考えてみようと思います。
<参考図書>
・ガイトン生理学 原著第13版
・トートラ人体の構造と機能 第4版
・グレイ解剖学 原著第4版
・マクギーのフィジカル診断学 原著第4版
・サパイラ 身体診察のアートとサイエンス 原著第4版
・循環器Physical Examination 診断力に差がつく身体診察!
・心疾患の視診・触診・聴診
・身体所見のメカニズム-A to Zハンドブック