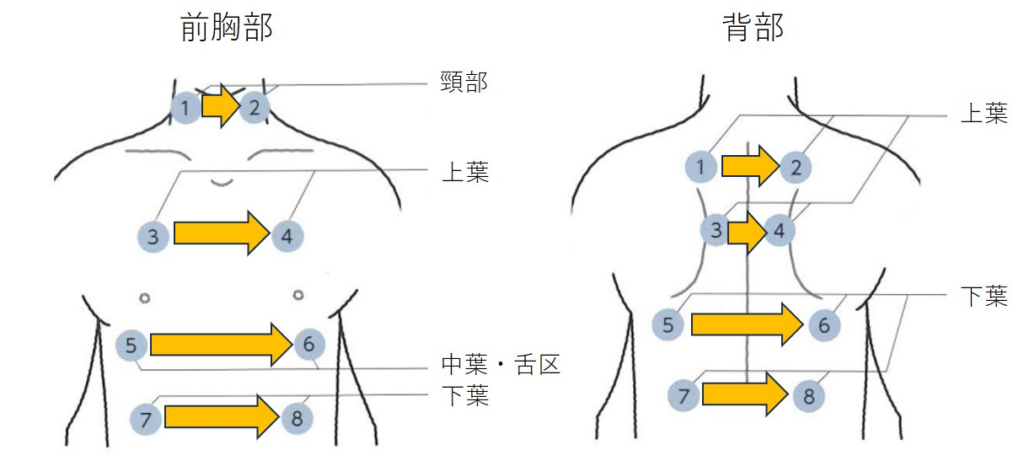
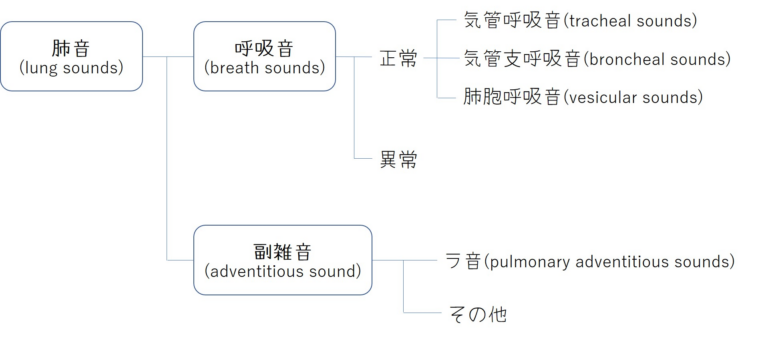
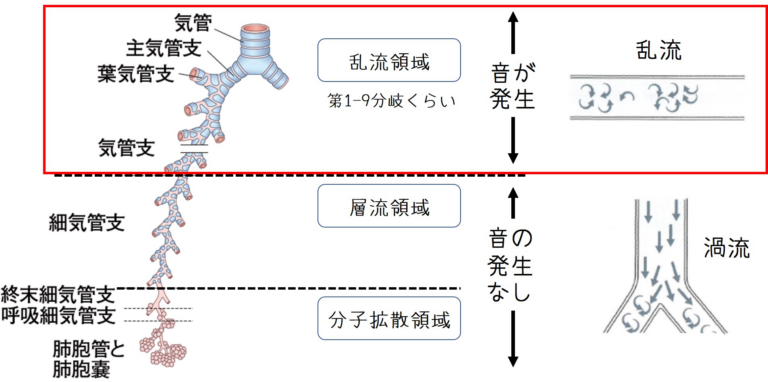
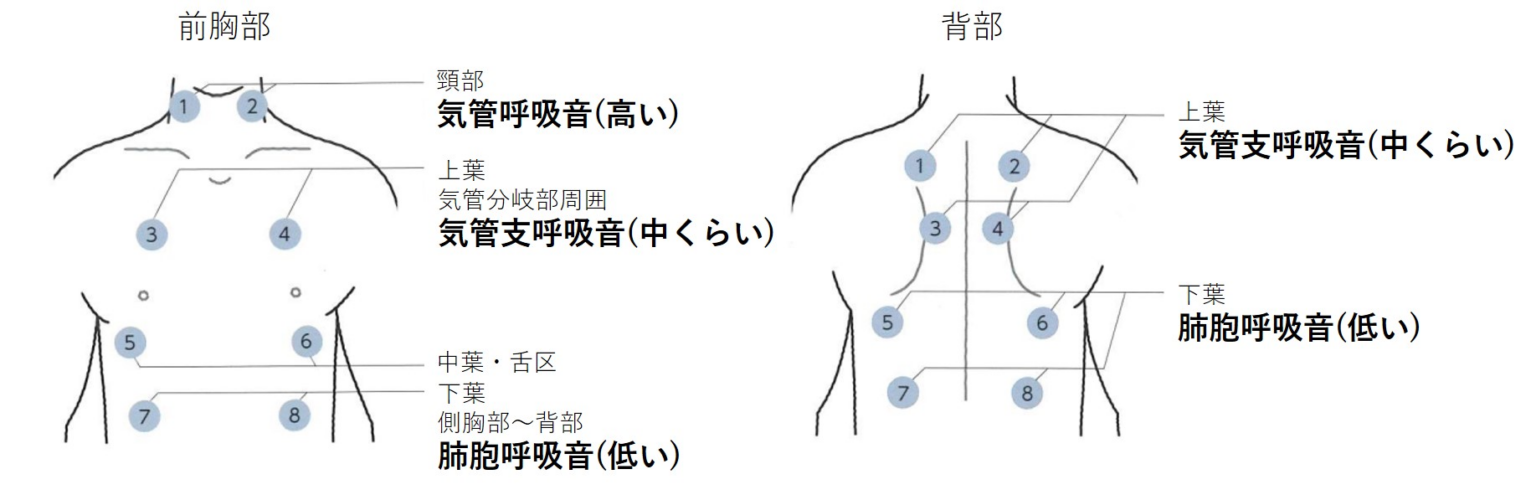
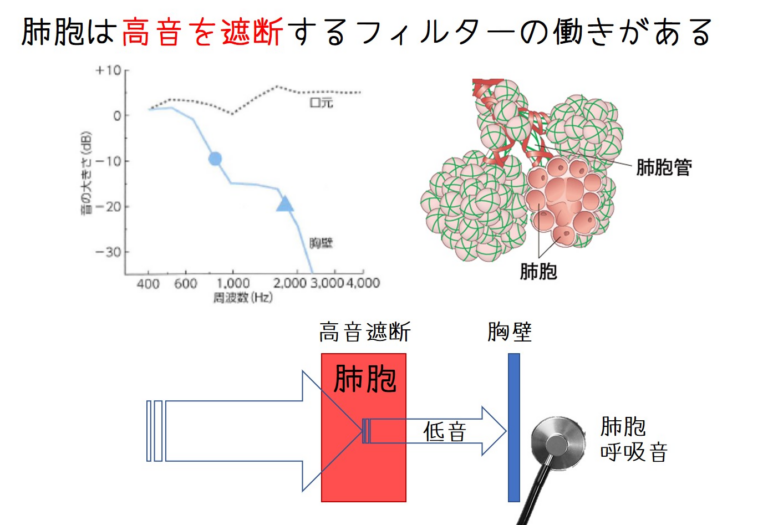
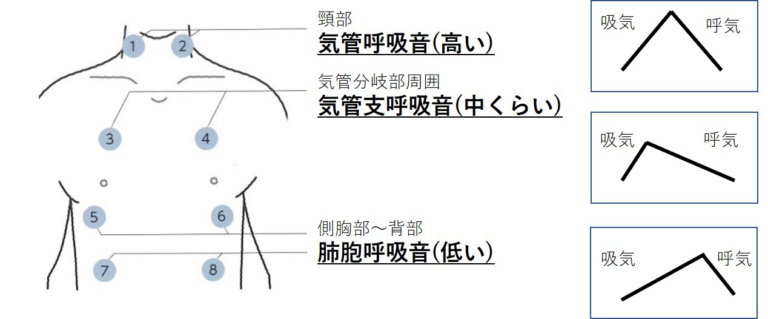
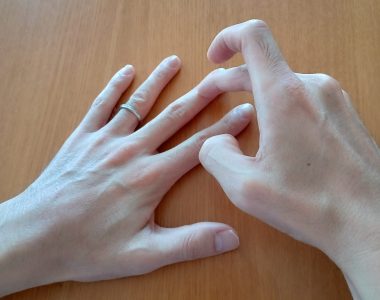
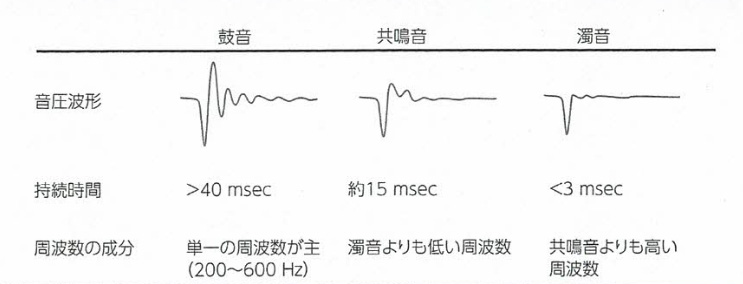
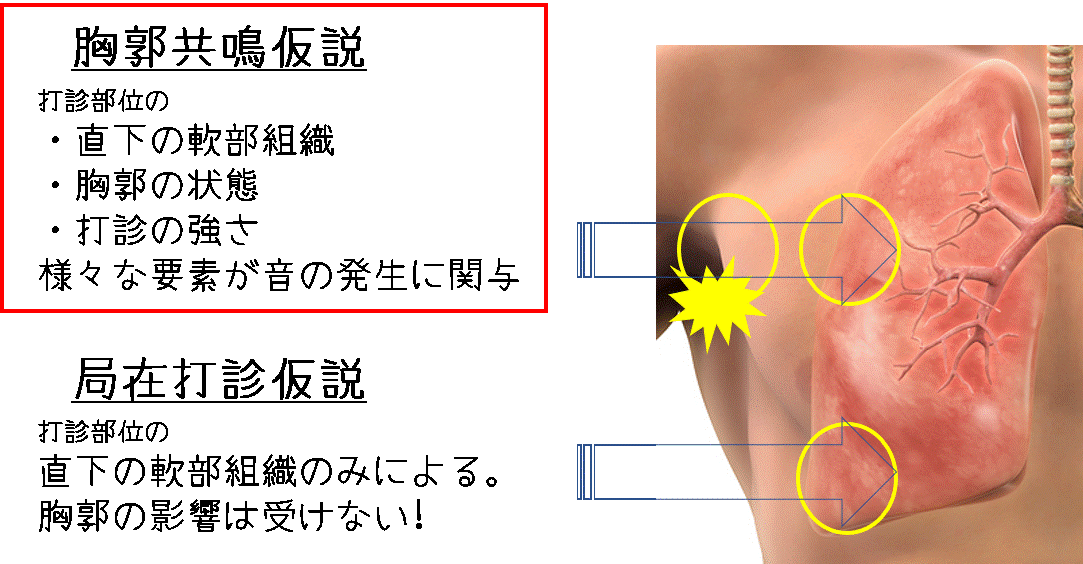
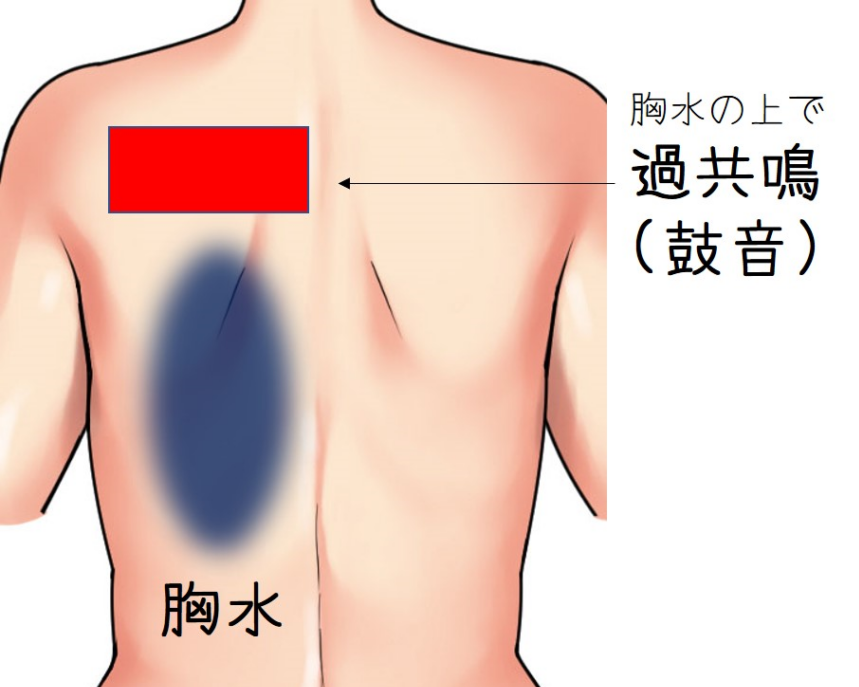
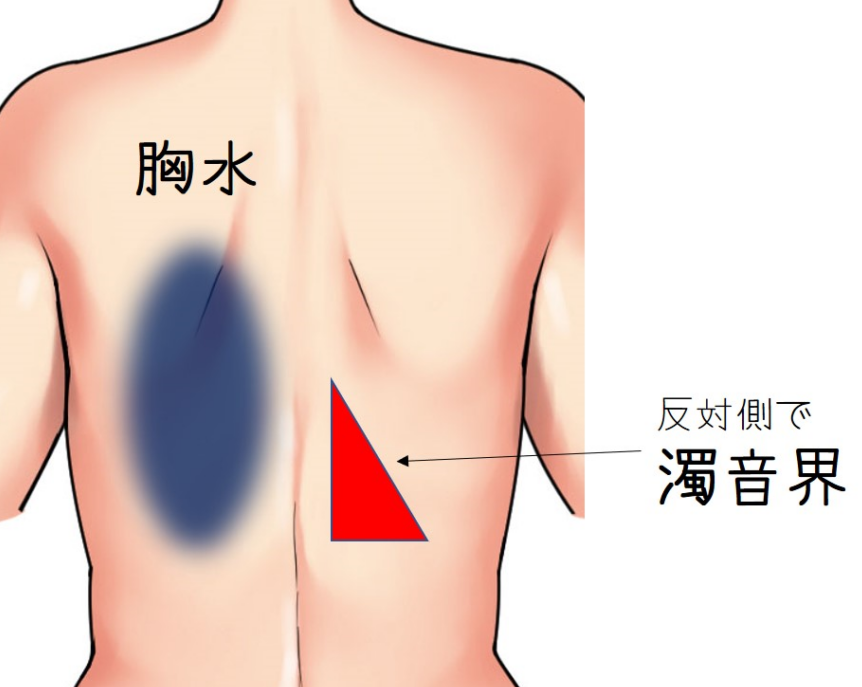
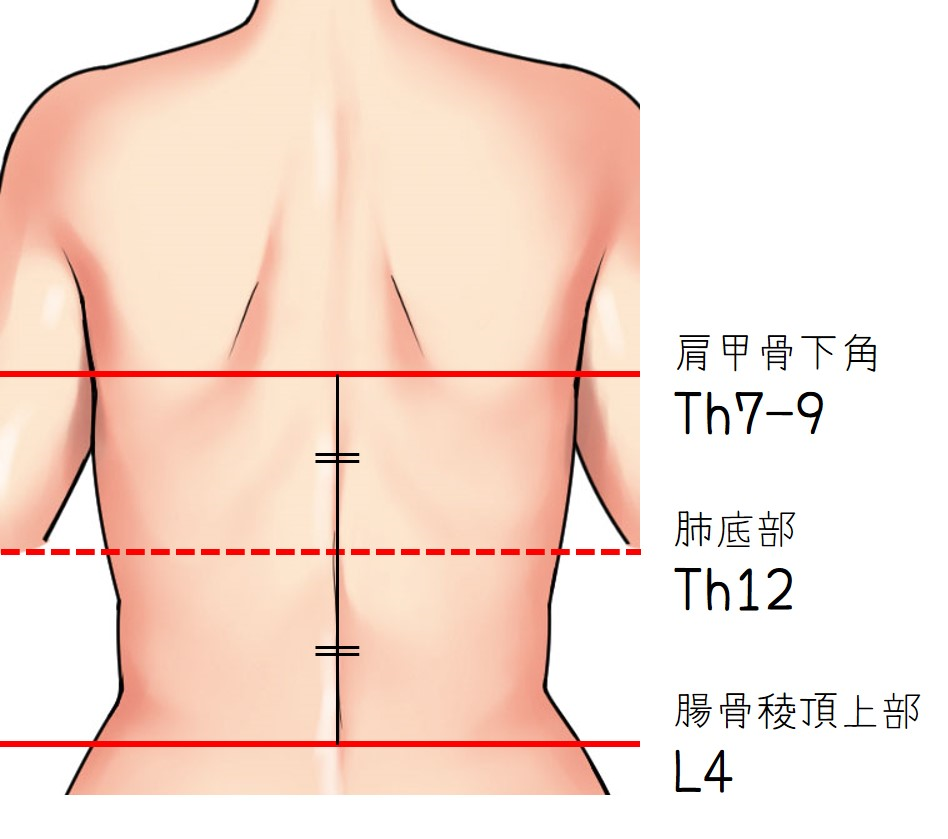
2023年6月22日に第1回城南地区在宅医療ネットワークを開催いたしました。
昨今のコロナ禍に伴い、多職種間の交流が少なくなり、各事業所間での顔の見える関係作りが難しい情勢が続きました。その中で、皆様も各事業所間の密な連携の重要性に気づかされる場面に多々遭遇してきました。超高齢化社会を迎える日本において、生産年齢人口が減少する中、我々医療者は一丸となり総力戦で立ち向かう必要があります。
これから在宅医療の需要が増してくる中で、在宅医療ネットワーク構築は必須の課題かと思われます。これまで、「密」を避ける目的から勉強会の開催はできていませんでしたが、連携の強化を行うにあたり、まず顔の見える関係作りを行う必要があると考え、勉強会という形を用いて関係作り基盤構築のため「城南地区在宅医療ネットワーク」を設立しました。
今回は関節リウマチをテーマにグループワークを交えた勉強会を行いました。炎症=機能障害という考え方から関節の機能障害の理解、関節リウマチの患者さんの困りごとまでみんなで考えました。みなさん積極的に討議に参加していただき、とても有意義な会ができたかと思います。
今回の会は「はじまり」であり、これから真の在宅医療ネットワークを作っていく必要があります。2040年問題という大きな壁が立ちはだかる状況ですが、城南地区の在宅医療へ関わるスタッフの方々の熱い思いがあればきっと良いネットワークができ、総力戦で乗り切ることができると確信しました。
今回集まっていただいた方々だけでなく、たくさんの人とのご縁を大切にして全国へ発信できる在宅医療ネットワークを目指していきたいと思います。
今後ともよろしくお願いいたします。
城南地区在宅医療ネットワーク 責任者
教育委員長 リウマチ・膠原病センター 古屋秀和