※本ブログを執筆した古屋医師は2021年4月~2025年3月まで鳳優会に在籍
荏原ホームケアクリニック リウマチ・膠原病センターの古屋です。 前回「胸部の打診」についてお話させていただきましたが、今回から「肺の聴診」についてお話しようと思います。これまで触診、打診ときましたがいよいよ聴診です。聴診もこれまで同様に解剖学的、組織学的な気管支や肺胞の特徴と換気力学を理解することで、さらに理解が深まります。まず今回は聴診①として正常な呼吸音について考えていきたいと思います。聴診をするその前に
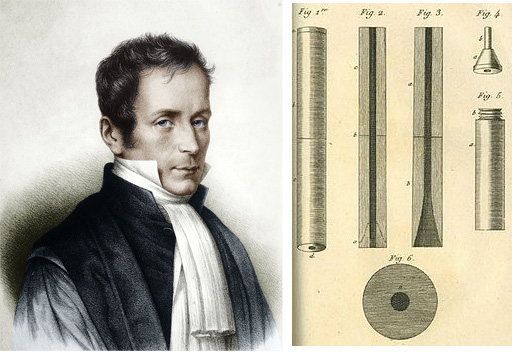
聴診を考える上で外せないのはRené-Théophile-Hyacinthe Laennec (1781-1826)です。当時は患者さんの胸に耳をあてて聴く「直接聴診法」が主流で、医師はハンカチ(その上から耳を当てるため)を懐に忍ばせていました。この直接聴診法に対して間接聴診法を考案したのがLaennec医師です。
Laennec医師は自身の論文でこのように記しています。「木片の一端に耳を押し当てると、もう一端をピンで引っかいた音がよく聞こえるということである。そこで私は紙を丸めて筒状にし、一端を心臓のあたりに押し当て、もう一端を私の耳にあてた。すると心臓の鼓動が耳を直接押し当てたときよりはっきり聞こえた。」さらに、これに加えて子供たちが長い中空の棒を使って遊ぶ様子を見たことがあり、それが聴診器の発明に繋がったと言われています。打診のAuenbrugger医師もワインの樽からヒントを得て診察手技を考えたと言われていますが、Laennec医師もすごいです。普段何気なく見ている光景の中に診療のヒントが隠れているかもしれませんね。非常に勉強になります。
世界初の聴診器は1816年に発明されました。これは長さ25cmの木の筒(図右)だったようです。
このように聴診器を用いて行う聴診方法を直接聴診法と対比させ「間接聴診法」としました。
また、Laennec医師は聴診器から聞こえる音を色々分類しました。rales、rhonchi、crepitanceなど命名しそれは現在でも使われています。聴診器は当初はなかなか受け入れられなかったようですが、現在聴診器は診察に不可欠なものになっています。もし聴診器がなかったらと思うとゾッとしますね。Laennec医師はまさに聴診王と言えるでしょう。そのLaennec医師も最期は自らの発明した聴診器で肺結核と診断されこの世を去りました。
最近の聴診器は?

胸部の解剖 肺の位置
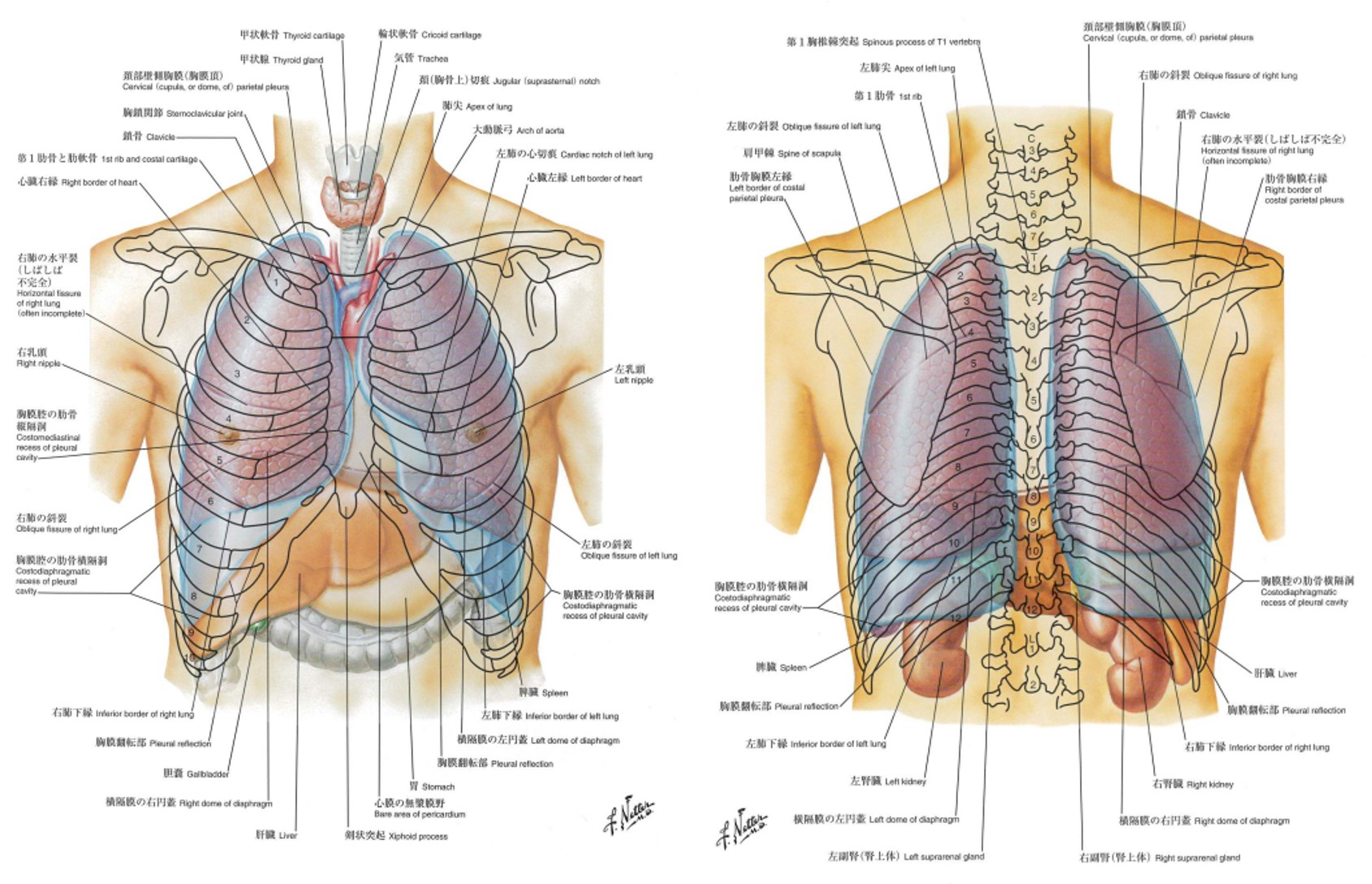
前回胸部の打診でも確認しましたが、診察手技の前にまず肺・胸郭の解剖を再度確認しましょう。聴診を行う時は、「胸郭の内側・肺の状態をイメージする」ことに加え、換気力学や気道の解剖・組織学の知識が重要です。まず、体表から胸膜腔と肺の状態を推定します。
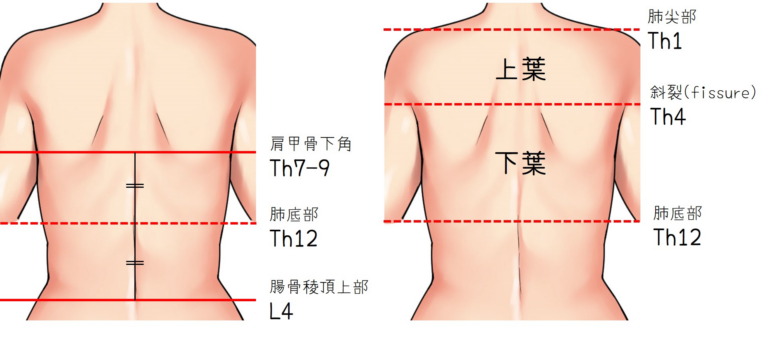
触診可能な体表の指標により、胸膜腔と肺の正常な輪郭の位置を知り、肺葉と肺裂の位置を推定することができます。上方では、壁側胸膜が第一肋骨の上方へ突出しており、胸骨下部の後方では、心臓が左側にある関係で左臓側胸膜は右ほど正中線には近づいてはいません。下方で、胸膜は横隔膜上の肋骨弓で折り返しています。下の図のように、背部から見てみると、胸膜腔はTh12のあたりまで存在しています。肺尖部はTh1付近、肺の上葉と下葉を分ける斜裂(Oblique fissure)は背部正中近くでTh4の棘突起の高さにあります。斜裂は外側下方へ向かって移行し第4,5肋間隙を横切り、外側では第6肋骨に達します。また、前回やりましたが肩甲骨下角はTh7-9、腸骨稜頂上部がL4に相当し、その二つを結んだ直線の中点がおおよそのTh12に相当、そこが肺底部でした。さらに前胸部から側胸部第4-6肋間が中葉、舌区に相当します。これらのメルクマールを意識して聴診を行っていきます。
胸部の体表解剖(ネッター解剖学アトラス)
聴診部位と聴診のポイント
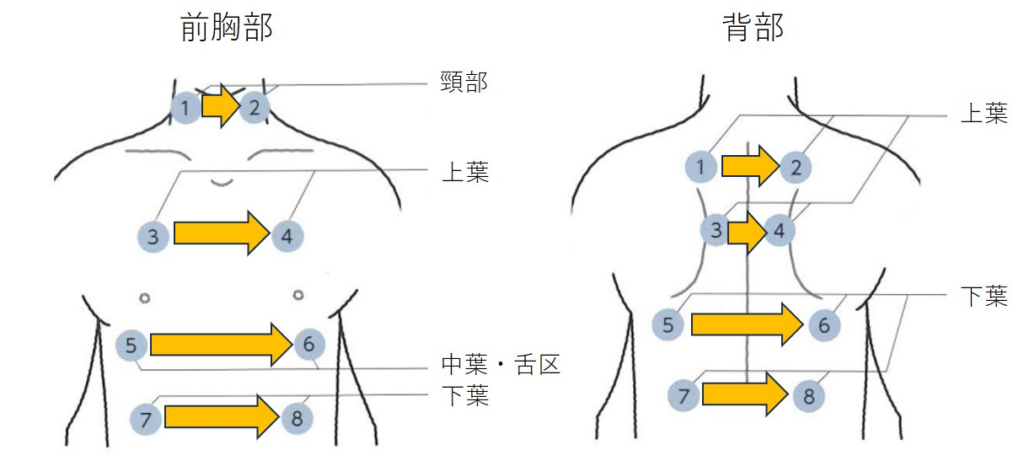
<聴診するときのポイント>
ここで普段聴診する上で意識しているポイントをお伝えします。
- 服の上からあてない
服の上から聴診をすると服がすれる音が混入してしまい正確な判断ができません。当たり前の事ですが服は患者さんに配慮しながらきちんとめくる、もしくは脱いでもらう方が診察する上では望ましいです。(ただし、実際は服の下から手を入れて聴診することが多いように思います。その際もチューブ等に服が当たらないように注意します。) - ダイヤフラムは跡がつくくらいしっかり押し当てる
ダイヤフラムはしっかり密着していないと音を拾う事ができません。押し当てたときに丸い跡が残るくらい密着させるのが望ましいです。ただし、痩せている高齢者ではダイヤフラムが肋骨にあたってしまい、皮膚に完全に密着できない場合があります。その際は小児用の聴診器で聴診する、もしくは聴診器と体表の間に点滴(生理食塩水)などを入れて聴診すると聴診できます。点滴を挟むのはあくまで裏技的なものなのであまりお勧めはしていませんが、音は聴取可能です(体と皮膚の間に水分があるためそれを加味した評価になります。どちらかというと心音の聴取の時に使う事が多いです。)。 - 深呼吸させない、声掛けをする
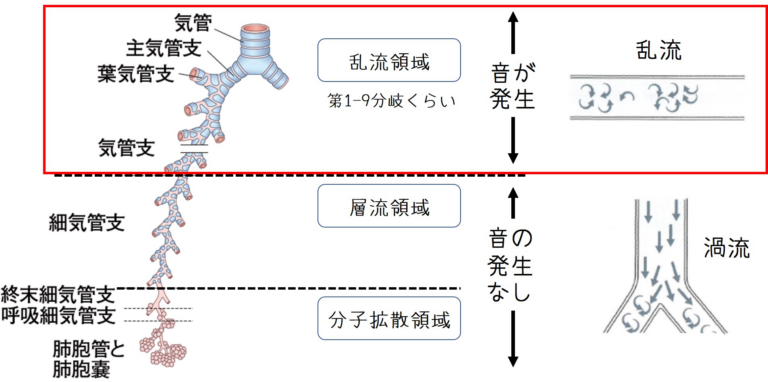
聴診の際には声掛けを行いますが、深呼吸はさせないようにしています。診察に慣れている患者さんであれば深呼吸してくださいという声掛けで上手に呼吸してもらえますが、はじめて診察する患者さんの場合は深呼吸はさせない方が無難です。というのも呼吸音は気道内の乱流により生じています。乱流の強さは流速によるので、深呼吸のようにゆっくりとした流速ではうまく聴診できない事が多いです。筒をくわえて息を吹き込むときにゆっくり吹くと音は小さく弱く聞こえますが、勢いよく吹くとしっかり強い音が聞こえることからも容易に想像できます。このことから聴診する場合は吸気と呼気をこちらで規定する、つまりは「すってー、はいてー」と声掛けをします。もしくは聞こえにくい場合は「勢いよく吸ってもらう」という事が必要です。呼吸音の考え方の詳細は下記に記載します。 - 「正常からの逸脱」から病態を推測する
病気とは正常からの逸脱なので、その所見が異常かどうかは正常から逸脱しているかどうかで判断します。つまりは正常呼吸音とは何か?を知っておく必要があります。
普段聴診する場合には上のようなことを意識して聴診しています。
次は正常呼吸音について考えていきます。
呼吸音の分類と正常呼吸音
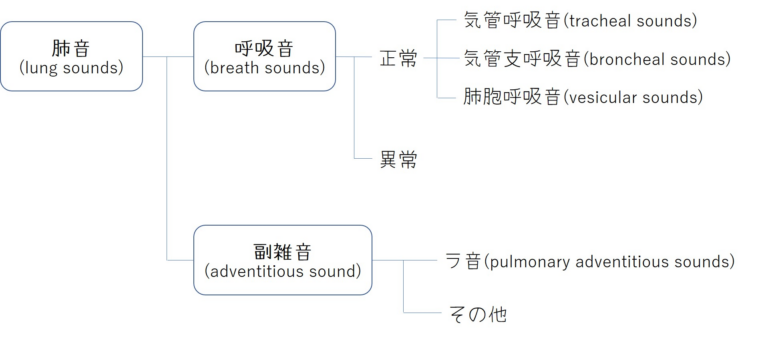
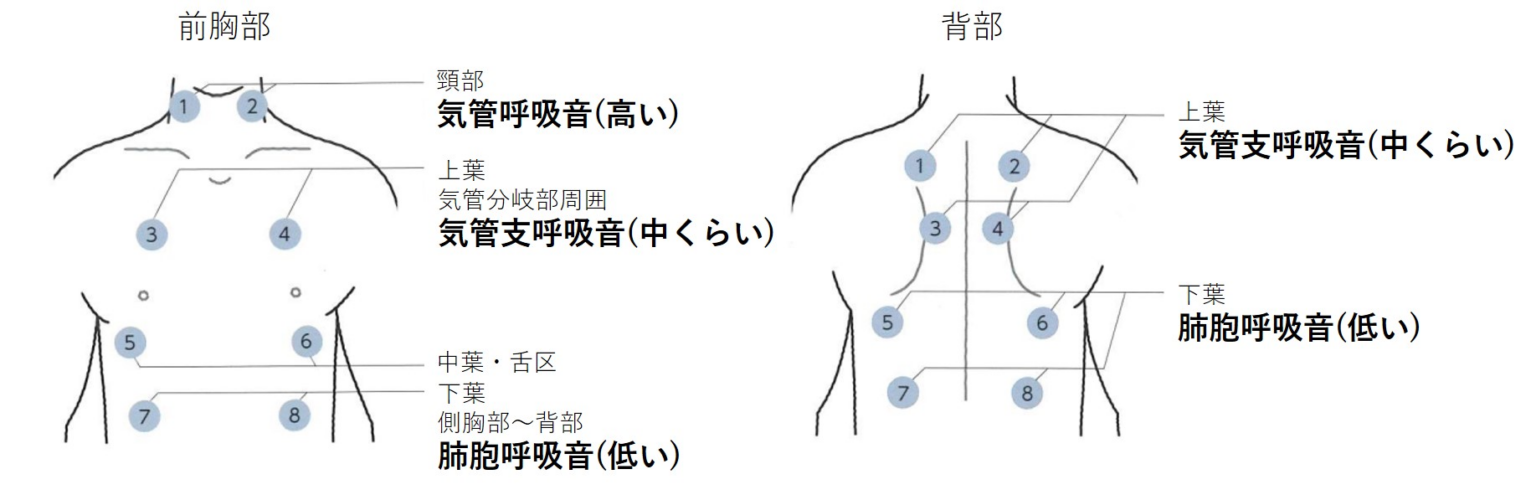
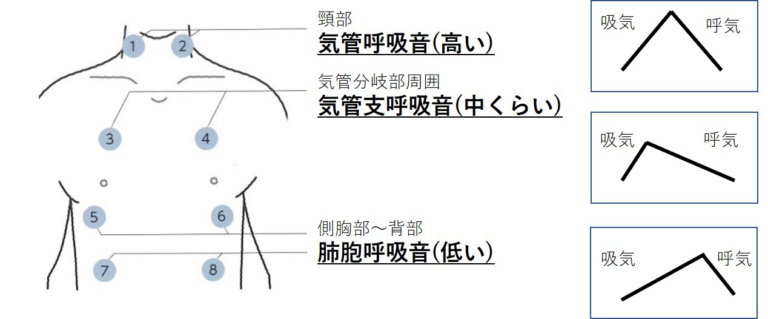
この中で特に気管呼吸音と肺胞呼吸音の違いは最低限意識して聴診する必要があります。気管呼吸音は高い音ですが、肺胞呼吸音は低い音になります。意識して聞いてみると音が全然違うことが分かります。ではこの音の高低の違いは何が原因でしょうか。
呼吸音の伝達において肺胞の役割は外せません。肺胞には高い音を吸収してしまう音響フィルターの機能が備わっています。つまりは気管呼吸音の部位では高い音と低い音が混在していますが、肺胞を通過するときに高い音が吸収され、低い音のみが通過してくるということです。
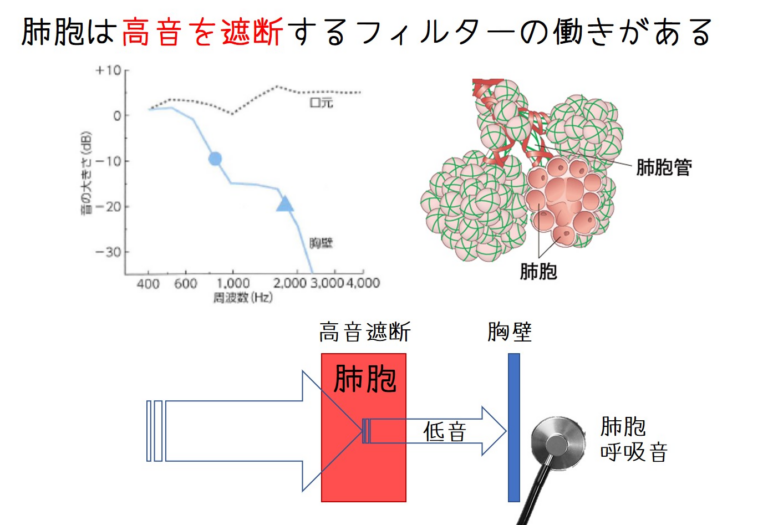
ここで肺胞が壊れている場合はどうなるでしょう。肺胞呼吸音が聞こえるはずの聴診部位で高い音が聴取されることになります。この現象を肺胞呼吸音の気管呼吸音化と言います。間質性肺炎や肺線維症などで聴取された場合は線維化が強く、かなり進行している状態であると考えられます。もちろん通常の肺炎でも同様の病態が起きているのでこのような所見が得られます。(ただし一時的な所見となります。) このように、「正常からの逸脱」という事を意識すると病態がより深く理解できます。
ここまで気管呼吸音と肺胞呼吸音は聴診部位と音の高低が異なることをお話しましたが、吸気と呼気の聞こえる長さも異なります。気管呼吸音は吸気:呼気=1:1、肺胞呼吸音は吸気:呼気=2-3:1となります。良く閉塞性肺疾患(気管支喘息や肺気腫など)で呼気の延長という所見がありますが、この違いを知っておかないと評価が難しいです。他、間質性肺炎に関しても進行すると肺が膨らまなくなり吸気時間が短くなりますが、この違いの理解が必要です。ちなみに気管支呼吸音は吸気:呼気=1:2程度とされています。
<今回のまとめ>
- 胸聴診を行う際も解剖学的な理解をする。
- 正常呼吸音を知り、正常からの逸脱を意識した聴診を行う。
- 聴診部位により聴取される音の高さ、長さが異なる。
- 肺胞は高音を吸収する音響フィルターの役割。
今回は肺の聴診(正常呼吸音)について考えてみました。患者さんの呼吸状態を把握する上で、聴診は重要であり、正常からの逸脱を意識することでさらに病態の理解が深まります。身体診察全般に言えることですが、日々訓練をしながら正確な評価ができるようにしていきたいですね。身体診察はやればやるほど奥が深い!
次回は肺の聴診②副雑音の1回目として連続性ラ音について考えてみようと思います。
<参考文献>
- ガイトン生理学 原著第13版
- トートラ人体の構造と機能 第4版
- グレイ解剖学 原著第4版
- マクギーのフィジカル診断学 原著第4版
- まるわかり!肺音聴診 聴診ポイントから診断アプローチまで
- サパイラ 身体診察のアートとサイエンス 原著第4版
- 身体所見のメカニズム-A to Zハンドブック
